Gli aspetti della psoriasi
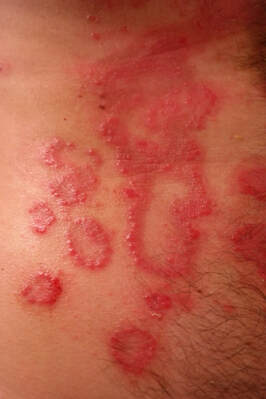
La psoriasi è un’infezione prolungata della pelle che si manifesta, comunemente, con la comparsa di chiazze rosse e rotondeggianti – chiamate placche psoriasiche ben delimitate ai bordi e ricoperte di squame sovrapposte dal colore biancastro tendente all’argento.
Le placche si presentano maggiormente sulla pelle dei gomiti e delle ginocchia ma possono colpire qualsiasi area del corpo, compresi il cuoio capelluto e i genitali. La gravità della psoriasi infatti varia e va dalla comparsa di piccole chiazze localizzate alla copertura totale del corpo.
Spesso raggiunge anche le dita di mani e piedi in questi casi si parla di distrofia psoriasica o onico-psoriasica e può generare infiammazioni articolari dando luogo ad una artrite psoriasica.
La psoriasi non è assolutamente una malattia contagiosa e non ha ripercussioni gravi sullo stato di salute generale dell’individuo, nonostante mantenga comunque un forte impatto negativo sulla qualità della sua vita.
Chi colpisce e come si diagnostica
La psoriasi colpisce più di 130 milioni di persone nel mondo, circa il 3-4% della popolazione.
Nel nostro Paese sono oltre 3 milioni gli italiani affetti.
Di solito fa la sua prima apparizione intorno ai 20 anni oppure tra i 50 e i 60 ma può comparire a qualsiasi età. È equamente distribuita tra uomo e donna anche se quest’ultima è leggermente favorita ed è più frequente nella razza bianca: pochissimi, infatti, sono i casi di malati neri e asiatici.
Per quanto riguarda la diagnosi, non ci sono esami del sangue specifici o particolari procedure diagnostiche che la identifichino: solitamente i medici si basano sull’aspetto della pelle.
A volte, per confermare una diagnosi di psoriasi o escludere altre problematiche si rende necessaria una biopsia della cute oppure uno scraping cutaneo. Il risultato della biopsia, se positiva alla psoriasi, mostra estroflessioni del derma. Altro segno della malattia è la comparsa di goccioline di sangue sottocutanee quando le placche vengono grattate (segno di Auspitz).
Da cosa è causata?
La psoriasi è da sempre definita come una malattia subdola che pone continue sfide alla moderna scienza medica. Per molto tempo, infatti, gli specialisti hanno brancolato nel buio, attribuendo la causa della sua comparsa unicamente alla sua origine genetica.
L’ipotesi della causa genetica è supportata dal fatto che circa la metà delle persone colpite proviene da famiglie in cui vi sono altri casi di psoriasi: se uno dei genitori ne è affetto, il bambino ha il 15% di possibilità di ereditarla. Se l’hanno entrambi i genitori la probabilità sale fino al 60%. Nei gemelli monozigoti, invece, (con identico patrimonio genetico e con caratteristiche fisiche uguali) la psoriasi colpisce entrambi i fratelli nel 65-70% dei casi.
Col tempo poi si sono presi in considerazione altri fattori scatenanti, responsabili appunto della comparsa e del successivo sviluppo della malattia.
Tra questi:
· Lo stress o i traumi a livello psicologico: l’insieme delle reazioni che il cervello innesca nell’organismo a fronte di un evento drammatico o che valuta pericoloso per l’incolumità psico-fisica dell’individuo, lo stress e le pressioni psicologiche;
· I traumi di tipo fisico: grattamento, ustioni, cicatrici chirurgiche, tagli, lividi, colpi accidentali (incidono molto frequenza e intensità del trauma);
I farmaci: le medicine a base di litio, di beta-bloccanti e antimalarici;
L’infezione alla gola: causata dallo streptococco beta emolitico;
L’alterazione del metabolismo: l’alterazione di alcuni processi metabolici, tra cui quello degli amminoacidi e un’alimentazione povera di calcio;
Gli ormoni: in corrispondenza della pubertà e della menopausa, periodi in cui l’equilibrio biologico viene profondamente modificato;
Il fumo e l’alcol: abuso di nicotina e bevande alcoliche.
Altri fattori scatenanti possono anche riguardare disfunzioni del meccanismo di crescita e sostituzione della pelle, l’utilizzo di sostanze irritanti per la cute, il tempo atmosferico e un’alimentazione fortemente scorretta.
Come si cura? La terapia convenzionale
Molte sono le cure cui si possono sottoporre le persone affette da psoriasi. Ad oggi non esiste una cura risolutiva, ma la psoriasi si può tenere sotto controllo con opportune strategie di terapia e accortezze nella vita quotidiana.
Terapia topica:
Prevede l’applicazione di prodotti direttamente sulla cute. Si possono utilizzare i cosiddetti “Riducenti” che hanno appunto il compito di ridurre la crescita esagerata delle cellule nelle chiazze psoriasiche. Tra questi, il più attivo sembra essere il Catrame Minerale: si usa al 4% in crema base. Efficaci sono anche l’Ittiolo Solfonato (al 10% in crema) e le creme con Zolfo e Acido Salicifico.
Oppure si può ricorrere a farmaci a base di vitamina D3, ai retinoidi sintetici o a medicinali con cortisone. I cortisonici in particolare posseggono una potente azione antipsoriasica, tuttavia inducono danni alla cute: per cui sarebbe meglio non utilizzarli.
Terapia sistemica:
Prevede l’assunzione di farmaci per via orale o mediante iniezione. Molto utili in questa tipologia di trattamento sono i Retinoidi, ovvero i derivati della vitamina A, in grado di regolarizzare la crescita delle cellule della cute: si somministrano per via orale ed hanno una spiccata azione antipsoriasica. Questi farmaci però non vanno somministrati nelle donne che vogliono avere figli perché producono malformazione nei feti.
Come per via topica, anche nella terapia sistemica il cortisone non andrebbe mai utilizzato perché gli effetti collaterali risultano essere più gravi dei vari sintomi che la psoriasi comporta.
Infine nella terapia sistemica vengono somministrati anche i farmaci biologici, ovvero quel gruppo di medicinali di nuova generazione in grado di spegnere o attenuare alcune funzioni biologiche del nostro organismo: ad esempio, anticorpi monoclonali, citochine (interferoni e interleuchine), proteine di fusione e fattori di crescita tissutali.
Tra le altre terapie poi non possiamo non citare quella con i raggi ultravioletti, molto utili per far regredire la malattia. I raggi UV vengono somministrati con lampade speciali che emettono raggi UV-A o UV-B. Occorre tuttavia limitare le esposizioni per non invecchiare la cute sana ed evitare l’insorgenza di tumori.
È possibile infine associare ai raggi UV la somministrazione via orale dei psoraleni, farmaci che potenziano l’azione dei raggi ultravioletti e accelerano il progresso di regressione della malattia. Questo trattamento però, detto PUVAterapia, oggi è poco usato perché induce tumori cutanei e danni al fegato.
Consigli utili
È molto importante associare alla terapia medica delle accortezze nella vita quotidiana che possano non aggravare la situazione e donare quantomeno un minimo sollievo ai fastidi causati dalla psoriasi.
Come prima cosa, ad esempio, è bene indossare indumenti leggeri in maniera tale che la stoffa non sfreghi contro la pelle, che rimarrà così sempre fresca e asciutta: si prediligano vestiti che facciano sentire comodi e a proprio agio.
In secondo luogo occorre utilizzare spesso le creme idratanti e di unguento, specialmente durante l’inverno o quando la pelle è secca o arrossata: si usino saponi e articoli da toletta adeguati, che non favoriscono l’insorgere della psoriasi.
Utilizzare le creme anche per alleviare il prurito: mai grattarsi, soprattutto se già esistono delle lesioni, ed evitare qualsiasi cosa possa danneggiare la pelle.
È fondamentale, inoltre, non asciugare la cute strofinando con l’asciugamano ma tamponare in maniera leggera.
Scontato poi dire di ridurre al minimo (meglio evitare) alcool e fumo, di prestare particolare attenzione all’alimentazione e assumere uno stile di vita adeguato.
COPYRIGHT GP
icare.
 Feed RSS
Feed RSS




